Studiul sistemului hemostatic
hemostazei - un set de mecanisme funcționale-morfologice și biochimice care mențin starea lichidă a sângelui, a preveni și a opri sângerarea, precum și integritatea vaselor de sânge.
În organism întreg, în absența oricăror efecte patologice ale echilibrului lichid din sânge este un rezultat al factorilor care cauzează procesul de coagulare și prevenind dezvoltarea lor. Încălcarea acestui echilibru poate fi cauzată de atât de mulți factori, dar indiferent de cauzele etiologice ale trombo-formarea în organism este de aceleași legi cu includerea în procesul de celule anumite elemente, enzime și substraturi.
Coagularea sângelui sunt două link-uri: celulare (vaso-Trom-botsitarny) și plasmă (coagulare) hemostazei.
# 9632; Sub hemostaza celulare înțeleg adeziunea celulară (adică interacțiunea celulelor cu o suprafață străină, inclusiv celule de la alte specii), agregarea (lipirea celulelor sanguine similare între ele), precum și eliberarea elementelor formate din substanțe de activare hemostază plasmă.
# 9632; Plasma (coagulare) hemostază este o cascadă de reacții care implică factori de coagulare a sângelui, culminând în procesul de formare a fibrinei. Fibrina rezultată este supusă degradării în continuare sub influența plasmină (fibrinolizei).
Este important de remarcat faptul că divizarea reacțiilor hemostatice pe celular și plasma convențional, dar este, de asemenea, valabil în sistemul in vitro, și în mare măsură facilitează selectarea tehnicilor adecvate și interpretarea rezultatelor de laborator de diagnostic hemostaza patologie. In corpul uman, aceste două unități ale sistemului de coagulare a sângelui sunt strâns legate și nu pot funcționa separat.
Un rol foarte important în reacțiile de hemostaza joacă peretelui vascular. Celulele endoteliale vasculare capabile să sintetizeze și / sau exprimă pe suprafața lor o varietate de agenți biologic activi care modulează tromboza. Acestea includ factorul von Willebrand, un factor de relaxare endotelial (oxid nitric), pro-statsiklin, trombomodulină, endotelina, tip activator tisular de plasminogen, inhibitor de activator de plasminogen, tip tisular, factor tisular (tromboplastina), inhibitor al căii factorului tisular și altele. In plus, membrana celulelor endoteliale poartă receptori care, în anumite condiții mediază legarea dacă molecular-Gandhi și celulele care circula liber in fluxul sanguin.
În absența oricărei nave deteriorate căptușesc celulele endoteliale au proprietăți tromborezistente metodă care
exista păstrarea sângelui în stare lichidă. tromborezistentnosti endoteliale furnizează:
# 9632; Sinteza puternic inhibitor al agregării plachetare - prostatsi-pană;
# 9632; Prezența pe membrana trombomodulinei endoteliale, care se leaga trombina; acesta din urmă își pierde capacitatea de a induce coagularea sângelui, dar păstrează un efect de activare asupra sistemului de două anticoagulante fiziologice majore - proteinele C si S;
# 9632; capacitatea de a sintetiza si secreta plasma activator tisular-chișcarului furnizează fibrinoliză;
# 9632; capacitatea de a promova fibrinoliza printr-un sistem de proteine C și S.
Violarea integritatea peretelui vascular și / sau a modifica proprietățile funcționale ale celulelor endoteliale pot contribui reacții la ștergere boticheskih - antitrombotică potențial Trace endoteliale format trombogenic. Motivele care duc la leziuni vasculare sunt foarte variate și includ atât exogene (leziune mecanică, radiații ionizante, și hiper-hipotermiei, substanțe toxice, inclusiv medicamente și altele asemenea) și factori endogeni. Acestea din urmă includ substanța biologic activă (trombinei, nucleotide ciclice, un număr de citokine și altele asemenea), capabil în anumite proprietăți membranoagressivnye condiții prezintă. Un astfel de mecanism de vascular caracteristic peretelui leziunii multor boli care implică o tendință de tromboză.
Toate celulele sanguine sunt implicate in trombogenezei dar plachetar (în contrast cu eritrocite și leucocite) funcție evaluate-procoagulant este una de bază. Trombocitele nu numai acționează ca principalii participanți ai procesului de formare a trombului, dar, de asemenea, au un impact semnificativ asupra altor părți ale coagulării sângelui, oferind suprafață fosfolipid activată necesară pentru implementarea proceselor de hemostază plasmei, eliberând în fluxul sanguin o serie de factori de coagulare modularea fibrinoliză și perturbatoare constante hemodinamice atât prin vasoconstricție tranzitorie datorită generării de tromboxan A2. și prin formarea și izolarea factorilor mitogenici care contribuie la hiperplazia peretelui vascular. Atunci când se inițiază trombogenezei are loc activarea plachetară (activarea adică glicoproteinelor plachetare și phospholipases fosfolipide schimb, formarea mesagerilor secundari, fosforilarea proteinelor, metabolismul acidului arahidonic, interacțiunea dintre miozină și actină, Na + / H + termoechange, exprimarea receptorului fibrinogen și redistribuirea ionilor de calciu) și procesele de inducție de adeziune, agregare și reacția de eliberare; în care reacția de adeziune este precedată de agregarea de eliberare și de trombocite și este primul pas al procesului hemostatic.
Atunci când încălcarea căptușire componentelor subendotelial endoteliale ale peretelui vascular (nefibrillyarny și colagen fibrilar,
Aderența plachetelor la suprafața trombogen urmată de răspândirea lor. Acest proces este necesar pentru interacțiunea mai completă a receptorilor plachetari cu liganzi fixe, ceea ce contribuie la progresia bolii in continuare tromboob-infor, deoarece, pe de o parte, asigură o legătură puternică a celulelor aderente de peretele vasului, iar pe de altă parte, fibrinogenul imobilizat și factorul von Willebrand capabil să acționeze ca un agonist al trombocitelor, care contribuie la activarea ulterioară a acestor celule.
În plus față de interacțiunile cu străine (inclusiv vascularizație deteriorate) de suprafață capabilă de trombocite pentru a lipi împreună, adică pentru agregare. Agregarea plachetară provoca diferite substanțe naturale, de exemplu trombina, colagen, acid arachidonyl ADP-wai, tromboxan A2, prostaglandine G2 și H2. serotonină, epinefrina, factorul de activare plachetar, și altele. Proagregantami pot fi agenți exogeni (care sunt absente în corp), de exemplu latex.
Ca adeziunea și agregarea plachetara poate duce la dezvoltarea reacției de eliberare - specifică Ca 2+ proces secretorii -dependente în care numărul de trombocite secreta substanțe în spațiul extracelular. Induce reacția de eliberare a ADP, epinefrina, țesutul conjunctiv subendotelial și trombină. Inițial, conținutul de granule dense ADP eliberat, serotonina, Ca2 +; pentru a elibera conținutul unei granulelor (factor plachetar 4, P-thromboglobulin, factorul de creștere derivat plachetar, model Factor Villebran da, fibrinogen și fibronectină) necesită o stimulare mai intensa de trombocite. pelete lipozomice care contin hidrolază acide, sunt eliberate numai în prezența trombinei sau colagen. Trebuie remarcat faptul că factorii plachetari eliberați contribuie la închiderea defectului dopului hemostatic vascular și dezvoltare, dar leziunile suficient de pronunțate vas de activare ulterioară a plachetelor și adeziunea la porțiunea vătămată a suprafeței vasculare formează baza pentru dezvoltarea procesului trombotic-din punct de vedere larg raspandita cu ocluzie vasculară ulterioară.
În orice caz, rezultatul deteriorării celulelor endoteliale ale vaselor de achiziție intimei devine proprietăți procoagulante, care este însoțită de sinteza și exprimarea factorului tisular (tromboplastina) - principalul inițiator al procesului de coagulare a sângelui. Ea tromboplastină în sine nu are nici o activitate enzimatică, dar poate acționa ca un cofactor al factorului VII activat. Complexul de tromboplastina / Factorul VII este capabil să activeze atât factorul X, sau factorul XI, determinând astfel generarea trombinei, care la rândul său induce alte progresie țarea reacții ale ambelor hemostazei celulare și plasmă.
Hemo reacții statice, a căror totalitatea se numește o plasmă (coagulare) hemostază în cele din urmă conduce
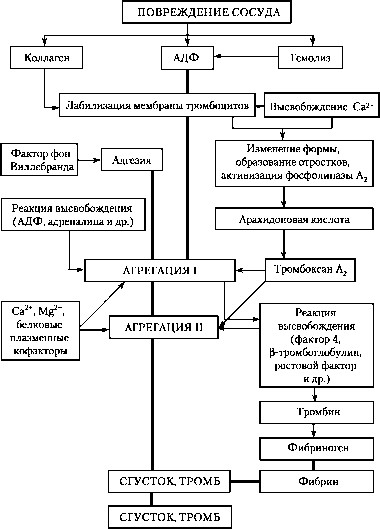
activare; - trecerea de la o stare la alta
Fig. hemostaza de trombocite
la formarea de fibrină; Aceste reacții puse în aplicare în mod avantajos proteine, numite factori de plasmă. Tabel. este o listă a factorilor implicați în coagularea sângelui.
Tabelul de nomenclatură Internațională a factorilor de coagulare
Tabelul de nomenclatură Internațională a factorilor de coagulare
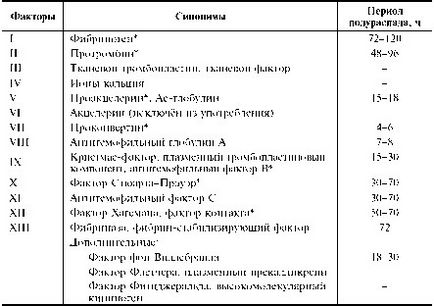
* Sintetizat în ficat.
* Sintetizat în ficat.
Homeostazia plasmă poate fi împărțit în trei faze.
Faza I - formarea unui protrombinază sau contactați-kalikreina-ki-Nin-activare în cascadă. Faza I este un proces în mai multe etape, având ca rezultat o acumulare de sânge în complex de factori care pot converti protrombina în trombină, astfel încât aceasta se numește complex protrombinază. Distinge căi intrinsecă și extrinsecă formarea protrombinază. Inland calea de coagulare a sângelui este inițiată fără implicarea tromboplastină tisulară; în formarea factorilor de plasmă Protrombinaza primesc partea (XII, XI, IX, VIII, X), sistemul kalikrein kinin și trombocite. Ca rezultat al complexului de inițiere a căii intrinseci factorilor de reacții Xa formate cu V, pentru phospholyl suprafață Pydna (factor plachetar 3), în prezența calciului ionizat. Toate aceste acte complexe ca protrombinază, de conversie a protrombinei în trombină. Mecanismul de declanșare al acestui factor - XII, care este activat sau datorită contactului sângelui cu suprafețe străine, fie prin contactul cu sângele subendotelial (colagen) și alte componente ale deteriorării țesutului conjunctiv pereților vaselor; sau factorul XII este activat prin clivaj enzimatic (kallikre-
în caz contrar, plasmina și alte proteaze). In formarea cale protrombinază exterior joacă un rol major factor tisular (factor III), care este exprimată pe suprafața celulelor cu leziuni tisulare și formează un factor VIIa și calciu ionic capabil complex de factor de transfer X în factorul Xa, care activeaza protrombina. În plus, factorul Xa retrograd activează complexul factorului tisular și factorul Vila. Astfel, căile intrinseci și extrinseci ale factorilor de coagulare conectat. Așa-numitele „punți“ între aceste căi sunt puse în aplicare prin activarea reciprocă a factorului XII, VII și IX. Această fază durează de la 4 minute 50 secunde până la 6 minute 50 secunde.
Faza II - formarea trombinei. In aceasta faza protrombinazei cu factori de coagulare V, VII, X și IV convertește factorul inactiv II (protrombină) la factorul IIa activ - trombina. Această fază durează 2-5 secunde.
Etapa III - formarea de fibrină. Trombina scindează fibrinogenul din două molecule de peptide A și B, transformând-o în monomer de fibrină. Moleculele polimerizează mai întâi în ultimele dimerii, apoi mai solubil, mai ales într-un mediu acid, oligomeri, și în cele din urmă la fibrina polimer. Mai mult, trombina promovează conversia factorului XIII în factorul HSha. În prezența modificărilor de polimer fibrină labil Ca 2+, fibrinolizinom ușor solubil (plasmină) formează o formă solubilă lent și limitată, care formează baza unui cheag de sânge. Această fază durează 2-5 secunde.
În timpul formării hemostatic propagarea trombusului Trom-boobrazovaniya peretelui vasului prejudiciu site-ul patului vascular nu se produce, deoarece acest lucru este împiedicat prin creșterea rapidă după coagularea potențialului de activare anticoagulant sanguin și sistemul fibrină litică.
Păstrarea sângelui în stare fluidă și reglarea vitezei de interacțiune a factorilor de coagulare în toate fază determinată în mare măsură de prezența în fluxul sanguin de substanțe naturale cu activitate anticoagulantă. Starea lichidă a sângelui asigură un echilibru între factorii care induc coagularea sângelui, și obstacolele în calea dezvoltării sale, acesta din urmă nu este identificat ca fiind un sistem funcțional separat, deoarece punerea în aplicare a efectelor lor cele mai multe ori nu este posibil fără participarea factorilor prokoagulyatsionnyh. Prin urmare, selecția de anticoagulante care previn factorii de coagulare a sângelui de activare și de neutralizare forma lor activă, mai degrabă arbitrar. Substanțe cu activitate anticoagulantă, sintetizat întotdeauna în corp și să stea la o anumită viteză în fluxul sanguin. Acestea includ ATSH, heparina, proteinele C si S, un inhibitor de coagulare tesut rutier nou deschis - TFPI (inhibitor al factorului tisular factor complex VIIa-Ca2 +), a2-macroglobulina, antitripsină etc. In procesul de coagulare a sângelui, factorul fibrinoliza. și alte proteine de coagulare sunt produse substanțe cu activitate anticoagulantă. Anticoagulantele au un efect marcant asupra tuturor fazelor de coagulare a sângelui, de aceea studiul activității lor în tulburările de coagulare a sângelui este importantă.
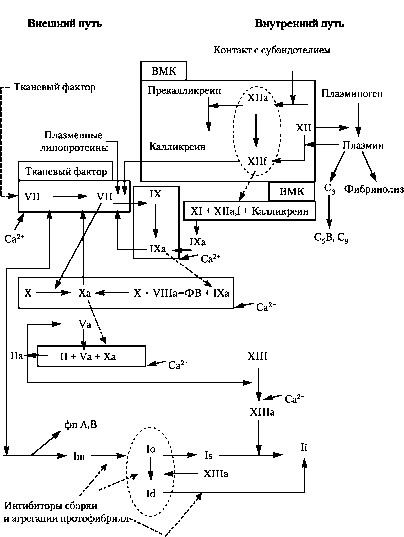
Fig. hemostaza cu plasmă. WMC - kininogen greutate moleculară mare; SFMC - complecși monomeri de fibrina solubile; OP A și B - fibrinopeptide A și B; C3. S5V. C9 - factorii de sistem complement
Fig. hemostaza cu plasmă. WMC - kininogen greutate moleculară mare; SFMC - complecși monomeri de fibrina solubile; OP A și B - fibrinopeptide A și B; C3. S5V. C9 - factorii de sistem complement
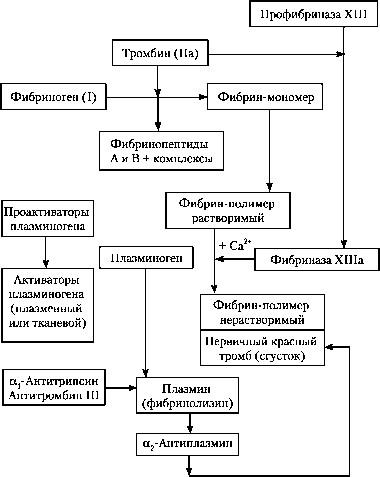
Fig. faza a III-a de coagulare a sângelui (formarea fibrinei)
După stabilizarea fibrinei, împreună cu elementele de formă constituind trombul roșu primar două procese principale postkoagulyatsionnoy încep de faza - fibrinoliza spontană și retragere, conducând în cele din urmă la formarea de grad final de trombus hemostatic. In mod normal, aceste două procese rulate în paralel. fibrinolizei spontan fiziologica si retragere cheag de a promova densificarea și punerea în aplicare a funcțiilor lor hemostatice. In acest proces, participarea activă a sistemului plasmină (fibrinolitic) și fibrină stabilizatoare factor (Factor XIIIa). Spontan fibrinolizei (natural) reflectă reacția complexă dintre componentele sistemului de fibrină și plasmina. Sistemul Plasmina este format din patru componente de bază: plasminogen, plasmină (fibrinolizinei), activatori și inhibitori proenzime fibrinoliză. Violarea raporturile sistemului componentelor plasmina conduce la activarea anormală a fibrinolizei.
În practica clinică, studiul sistemului hemostatic are următoarele obiective:
# 9632; diagnosticul tulburărilor hemostatice;
# 9632; clarificarea admisibilitatea intervenției chirurgicale la încălcările depistate în sistemul hemostatic;
# 9632; efectuează monitorizarea tratamentului anticoagulant al acțiunilor directe și indirecte, precum și terapia trombolitică.